
El prelado pone en guardia sobre los retos de plantea la eutanasia, que no son médicos ni religiosos
Iceta: «La eutanasia es una cuestión antropológica e ideológica», no hay sentido para el sufrimiento

Está claro que el debate actual sobre la eutanasia no es una cuestión médica o de salud pública, sino una cuestión ideológica desde una determinada visión del hombre. Ante la publicación del documento “Sembradores de esperanza. Acoger, proteger y acompañar en la etapa final de esta vida”, por parte de la Conferencia Episcopal Española en días pasados, la revista Ecclesia ha entrevista al presidente de la Subcomisión Episcopal para la Familia y Defensa de la Vida, monseñor Mario Iceta, obispo de Bilbao, quien además habla no solo desde el punto de vista pastoral sino también científico, pues antes de ser sacerdote fue médico. Qué es la eutanasia, la moralidad de la sedación paliativa, o las verdaderas necesidades de un enfermo son algunos de los temas que aborda el prelado.

La enfermera Encarna Isabel Pérez, monseñor Mario Iceta, Obispo de Bilbao, y el Dr. Jacinto Bátiz, durante la presentación del documento de la CEE "Sembradores de Esperanza"
- El documento es de muy fácil lectura y comprensión. ¿Podría hablarnos de las claves más importantes?
- Además de una introducción, el documento está dividido en siete partes. En la introducción establecemos cuál es la finalidad de este trabajo: Ante el debate que últimamente se ha reavivado acerca de la vida humana, la eutanasia y el suicidio asistido, queremos una mirada esperanzada sobre el final de esta vida. Pretendemos ayudar con sencillez a buscar el sentido del sufrimiento, acompañar y reconfortar al enfermo, llenar de esperanza el momento de la muerte, acoger y sostener a su familia y seres queridos e iluminar la tarea de los profesionales de la salud. Por eso lo hemos titulado “sembradores de esperanza”.
- ¿Cuál es la peor patología espiritual de nuestra sociedad?
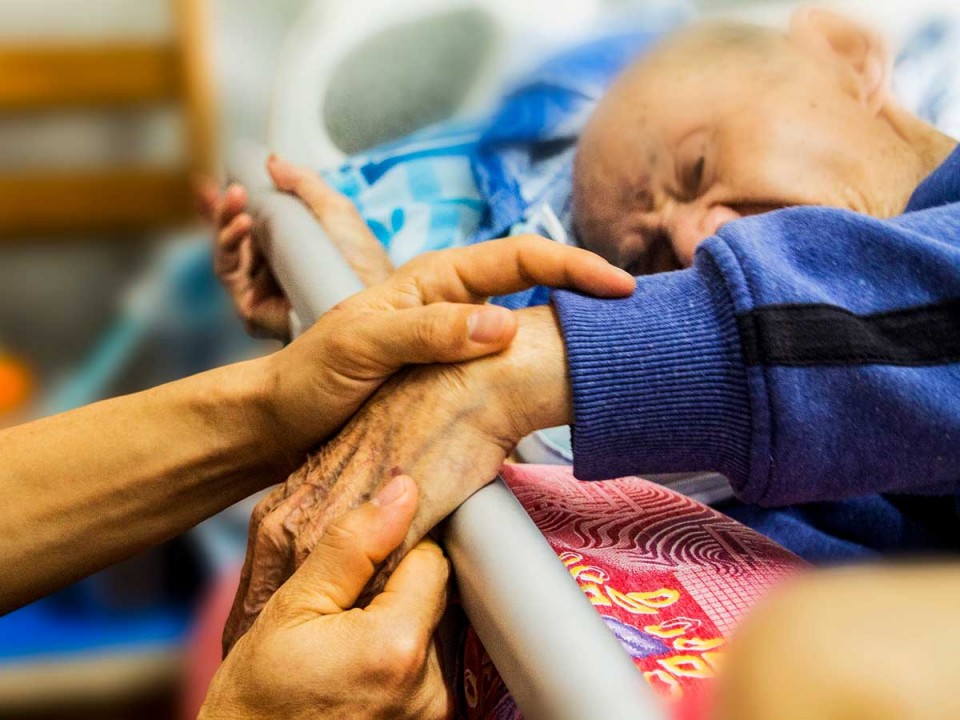
- Pienso que uno de los grandes males de nuestra sociedad occidental actual es la soledad. El Papa Francisco ha hablado muchas veces del individualismo exacerbado de nuestra sociedad y la necesidad de promover una cultura del encuentro. Esto se da de modo particular en el mundo de la enfermedad. En el imaginario colectivo del enfermo no aparece el problema de la soledad. No en el sentido de ausencia de personas: las hay, entrando y saliendo de la habitación del enfermo y haciendo cosas, así como la presencia y la atención de la familia. Es algo que podríamos llamar más bien “soledad vital”: el enfermo debe hacer frente a la crisis interior que le está produciendo su enfermedad sin tener alguien en quien apoyarse para ese proceso anímico, que hemos llamado la búsqueda de sentido.
» Con los medios actuales, curamos ya bastantes veces, y podemos aliviar siempre. Pero esa eficacia técnica nos ha hecho olvidar la última parte, consolar. Esa palabra se refiere en primer lugar la compañía que aporta calor humano a la situación de enfermedad, y hace más llevadero el sufrimiento.
» El acompañamiento fundamental lo proporciona ante todo la propia familia y el entorno de amistades del paciente. También el personal sanitario está llamado a prestar esta compañía. Este es un aspecto en el que aún tenemos que mejorar. Este acompañamiento, así como la asistencia espiritual cuando el paciente lo requiere, pueden ayudarle a afrontar la crisis que supone la situación de enfermedad y resituarse ante este desafío, madurando como persona y profundizando en el sentido de la propia vida.
- ¿Qué cree que puede haber detrás de las campañas a favor de la eutanasia?
- La cuestión de la eutanasia no es principalmente un asunto de orden médico o religioso, aunque evidentemente entra de lleno en estos ámbitos. Es primariamente una cuestión antropológica e ideológica. En el fondo nos encontramos ante una determinada concepción del ser humano y sus implicaciones familiares y sociales y un concepto de libertad concebida como voluntad absoluta desvinculada de la verdad sobre el bien. Se manifiesta la dificultad de encontrar un sentido al sufrimiento y el modo de encajarlo en el recorrido vital de las personas, y las consecuencias que estos planteamientos tienen sobre el modo de entender las relaciones sociales, la responsabilidad política y su repercusión en el ámbito sanitario.
- En realidad, ¿de qué hablamos cuando hablamos de eutanasia?
- En el debate público sobre la eutanasia, la terminología se ha vuelto en ocasiones compleja, de modo que se ha llegado a oscurecer el tema sobre el que se discute. Por este motivo, hay que clarificar el significado de las palabras y expresiones.
» Según la definición de la Organización Mundial de la Salud y de la Sociedad Española de Cuidados Paliativos, la eutanasia es la provocación intencionada de la muerte de una persona que padece una enfermedad avanzada o terminal, a petición expresa de esta, y en un entorno médico. La eutanasia se considera como un modo de homicidio, que se da normalmente por compasión y en el contexto de una enfermedad.
» La Encíclica Evangelium vitae de san Juan Pablo II define la eutanasia como “la acción u omisión que por su naturaleza e intencionadamente causa la muerte con el fin de eliminar el dolor. La eutanasia se sitúa en el nivel de las intenciones o de los métodos empleados” (n. 65).
» Al decir “intencionadamente” se quiere afirmar que no existe eutanasia si no hay voluntad de provocar la muerte. Que un paciente fallezca como consecuencia de una intervención médica arriesgada no es eutanasia, si ninguno de quienes intervinieron en ella pretendía que el enfermo muriera.
- Si hablamos de economía... ¿sale más barata la eutanasia que el cuidado integral?
- El cuidado integral del enfermo conlleva la dedicación personal de sus familiares y amigos, la entrega esmerada de los profesionales de la salud y del ámbito sanitario, la atención de personas, voluntariado, instituciones. No solo es una cuestión de recursos sanitarios, materiales, económicos. Es la entrega de la propia vida en el cuidado y promoción de los que sufren. Pero es algo que merece la pena y que nos hace crecer como personas y como sociedad.
» Cada ser humano descubre de algún modo a qué está llamado en su vida (con todas las posibles variaciones y situaciones psicológicas que acompañen ese descubrimiento). Como afirma el Papa Francisco: “Quiero recordar cuál es la gran pregunta: Muchas veces, en la vida, perdemos tiempo preguntándonos: ‘Pero, ¿quién soy yo?’. Y tú puedes preguntarte quién eres y pasar toda una vida buscando quién eres. Pero pregúntate: ‘¿Para quién soy yo?’. Eres para Dios, sin duda. Pero Él quiso que seas también para los demás, y puso en ti muchas cualidades, inclinaciones, dones y carismas que no son para ti, sino para otros” (Christus vivit, 286).
» Si se acepta este sentido de una vida para los demás, se afrontan con esperanza las molestias y cansancios que comporta esta entrega vital.
- ¿Qué es una muerte digna?
- En el documento incluimos una serie de elementos que entendemos que pertenecen al derecho a morir con dignidad. Entre estos elementos señalamos: el derecho a no sufrir inútilmente; el derecho a que se respete la libertad de conciencia; el derecho a conocer la verdad de su situación; el derecho a participar en las decisiones acerca de las intervenciones a que se le haya de someter; el derecho a mantener un diálogo confiado con los médicos, familiares, amigos y personas de los ambientes donde ha desarrollado su vida; el derecho a que sea respetada su privacidad y la presencia y trato con sus familiares; el derecho a dejar resueltos los asuntos que considera fundamentales para su vida; el derecho a recibir asistencia espiritual.

- Nadie quiere sufrir, el hombre huye del sufrimiento. Médicamente, hoy, ¿se puede aliviar cualquier dolor?
- Uno de los derechos del enfermo es el de no sufrir de modo innecesario durante el proceso de su enfermedad. Pero la experiencia nos muestra que el enfermo, especialmente el enfermo en fase terminal, experimenta, además del dolor físico, un sufrimiento psíquico o moral intenso, provocado por la colisión entre la proximidad de la muerte y la esperanza de seguir viviendo que aún alienta en su interior. La obligación del profesional sanitario es suprimir la causa del dolor físico o, al menos, aliviar sus efectos y en la medida de lo posible su sufrimiento psíquico colaborando con la familia.
» Frente al dolor físico, el profesional de la sanidad ofrece la analgesia; frente a la angustia, ha de ofrecer consuelo y esperanza, frente a la soledad ha de procurar que no falte el acompañamiento de los seres queridos y la atención esmerada de los profesionales de la salud. Para los creyentes, el cuidado de la dimensión espiritual y trascendente es particularmente importante y por eso debe ser ofrecido también en las instituciones sanitarias. La idea recurrente del dolor como problema intratable que forzaría a la eutanasia no se ajusta a la realidad: siempre existe la posibilidad de abordarlo, aunque en algunos casos sea solo con el recurso extremo de la sedación paliativa.
- Cuando una persona está al final de su vida, tras un proceso largo de enfermedad ¿es lícita la sedación? ¿Podría explicarnos en qué consiste la sedación paliativa?
- La cercanía de la muerte no es razón suficiente para aplicar una sedación paliativa. Su indicación tiene que ver con la aparición de síntomas que son refractarios a un tratamiento efectivo y producen sufrimiento en el enfermo. La práctica clínica revela que, en situaciones de enfermedad incurable, avanzada e irreversible, con un pronóstico de vida limitado o bien en situación de agonía, pueden aparecer síntomas refractarios, que se resisten al tratamiento indicado para controlarlo.
» Para esos casos y con el fin de aliviar su sufrimiento, se emplea la sedación paliativa: aunque el problema no se pueda tratar en directo, se puede hacer que el paciente disminuya su nivel de conciencia con ayuda de medicamentos de modo que no perciba dolor, sufrimiento o angustia intratables.
» Por tanto, la sedación paliativa es un tratamiento para situaciones concretas y no generalizadas, en las que hay que saber administrar la medicación de modo que sea suficiente para sedar, pero no provoque intencionadamente la muerte. No es una actuación que deba emprenderse siempre cuando la vida se aproxima a su fin, sino cuando sea realmente necesario. La cuestión de la licitud del posible acortamiento de la vida como efecto no deseado de la instauración de la analgesia ya fue tratada por el Papa Pío XII en 1957, en un discurso al IX Congreso Internacional de la Sociedad Italiana de Anestesiología, donde afirma que es lícito recurrir a los analgésicos para el tratamiento del dolor en los enfermos graves o en situación terminal si no hay otros medios y si, dadas las circunstancias, ello no impide el cumplimiento de otros deberes religiosos y morales, aunque de ello se pudiera derivar un posible acortamiento de la vida del enfermo.
- En el documento se indica que durante la enfermedad el paciente puede plantearse el sentido de la vida. Pero es imprescindible el acompañamiento personalizado. ¿Están nuestra sociedad y nuestra sanidad preparadas para esto?
- Limitaciones y problemas de todo tipo se dan siempre en la vida. Lo que varía es el modo en que las personas los asumen. Esa diversidad tiene que ver con el planteamiento acerca del para qué de la vida, el sentido que se le atribuye, muchas veces de modo no plenamente consciente. El sufrimiento suele tener más relación con el sentido de la vida que con la intensidad de los problemas de salud (dolor, discapacidad, síntomas molestos, etc.). En el contexto de vivir únicamente para disfrutar, las limitaciones son vistas como lo más negativo e indeseable, contrario a la dignidad humana.
» Sin embargo, en visiones más reflexivas sobre la propia vida, es muy distinto. Esta otra visión viene marcada por la pregunta sobre “para qué estoy yo aquí”, o mejor, “para quién estoy yo aquí”. Como resultado, cada ser humano descubre de algún modo a qué está llamado en su vida.
» La enfermedad fuerza un parón en la actividad cotidiana y obliga a reflexionar sobre la propia vida, a resituarse ante esta nueva situación y a replantearse objetivos. Al atender a los enfermos, es fundamental tener en cuenta esta faceta que acompaña al enfermar: es un momento de crisis interior. El enfermo frecuentemente se plantea preguntas de fondo acerca de su vida y precisa ser sostenido y acompañado, fundamentalmente por sus familiares y seres queridos para que aflore el sentido profundo de lo que está viviendo y crezca como persona que se enfrenta a una nueva situación de enfermedad. Se debe tener en cuenta que, en el caso de enfermedades serias, no aparecen fácilmente respuestas de sentido. El acompañamiento espiritual y el sentido trascendente de la vida ayudan a que el enfermo encuentre referencias fundamentales para abordar la enfermedad y la discapacidad.
A continuación puedes ver el vídeo de presentación del documento "Sembradores de Esperanza", el pasado 4 de diciembre en la sede de la Conferencia Episcopal Española






























